
特集
どんな疾患にも対応する循環器内科
ハートチームで最先端医療を実践しつつ「個々の患者さんを診る医療」を提供
hippocrates 21号 2024年04月発行
|
心筋梗塞や狭心症などの虚血性心疾患、不整脈、心不全などを対象に、内科的治療や心血管カテーテル治療を行うのが循環器内科です。日本医科大学付属病院循環器内科では、心臓血管集中治療科と協力して24時間体制の「断らない医療」を実践するなど、先進的な治療を行っています。一方で、疾患にとらわれることなく、「個々の患者さんを診る」をモットーとしているという循環器内科主任教授でハートセンター長、日本医科大学付属病院副院長の浅井邦也先生に、本学の循環器内科治療について詳しく紹介してもらいました。 |

|
薬物療法やカテーテル治療ですべての循環器疾患に対応
―循環器内科はどのような疾患を対象としているのでしょうか。
-
循環器内科の対象疾患は、かなり多岐にわたります。代表的なものは、狭心症や心筋梗塞などの虚血性心疾患、不整脈、心不全、心筋症(肥大型、拡張型)、弁膜症、末梢血管疾患、動脈瘤などの大動脈疾患、静脈血栓症で、それぞれに急性期のものと慢性期のものがあり、それぞれに治療法が異なります。
例えば、虚血性心疾患には急性期疾患として急性心筋梗塞や不安定狭心症を含む急性冠症候群、慢性的に冠動脈が詰まっている慢性冠症候群などがあります。最近では、冠動脈に閉塞を伴わない特殊な心筋梗塞(MINOCA)があり、診断がつきにくいため注意が必要です。
-

-
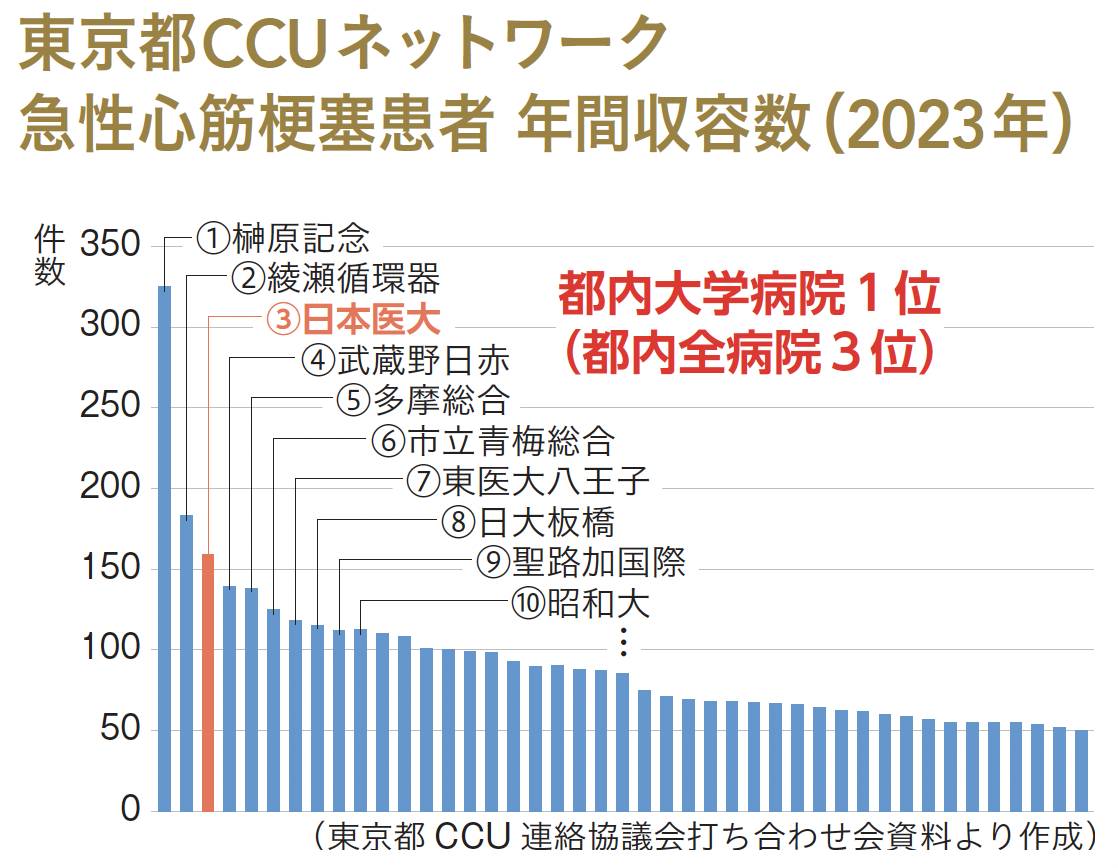
東京都CCUネットワークに加盟している76施設のうち大学病院で日本医科大学はトップ
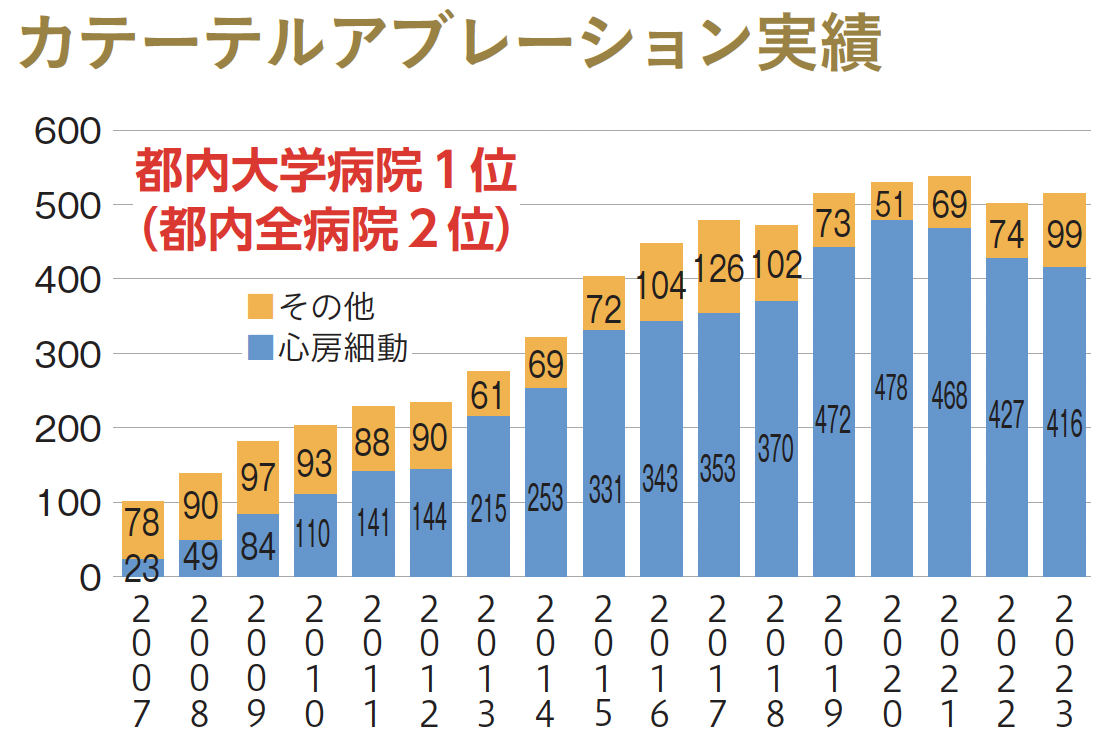
足の付け根や首の静脈から細長い電極カテーテルを挿入して、不整脈の震源地を見つけて焼灼するカテーテルアブレーション治療は、これまでに延べ9000件の治療経験がある。
-
不整脈についても、心房細動、発作性上室頻拍、心室頻拍のように脈が早くなる疾患、洞機能不全症候群や房室ブロックなどの脈が遅くなる疾患などがあります。
―どんな治療を行っていますか。
内科的治療は薬物療法が中心ですが、不整脈に対しては、カテーテル心筋焼灼術(カテーテルアブレーション)のほか、ペースメーカー、植え込み型除細動器、心臓再同期療法(CRT)などの植え込みを行います。
虚血性心疾患や心筋症に対するカテーテル治療は不整脈と同様に積極的に行っていますが、近年力を入れているのは弁膜症に対するカテーテル治療です。その中でも、TAVI(経カテーテル的大動脈弁留置術)が増えています。
また、急性心筋梗塞や急性心不全、急性大動脈解離、緊急不整脈、急性肺血栓塞栓症などに対しては、速やかに診断を行い、薬物療法やカテーテル治療などの救急診療を行います。
急性期も対応可能なTAVIハートチーム
―日本医科大学の循環器内科の特徴を教えてください。
本学の循環器内科は日本でもかなり医師数が多いのが特徴で、本院を含む4病院で総勢は常勤84人のチーム体制で運営しています。多岐にわたる循環器疾患をすべて網羅できるのもそのためで、各分野のスペシャリストが揃っていることが一番の強みです。
一方で、ここにいるスタッフたちは、循環器やその疾患だけを診るのではなく、個々の患者さんを診ることを大切にしています。このようなポリシーは、日本医科大学循環器内科の前身である第一内科が110年前に創設されたときから受け継がれてきた伝統でもあります。
―強みとしているTAVIとは、どのような治療なのでしょうか。
TAVIというのは、大動脈弁狭窄症に対する治療法の1つで、カテーテルと呼ばれる細い管を挿入して、硬くなって狭くなった大動脈弁に人工弁を留置するものです。開胸せずに手術できるため、患者さんの体への負担が少なく、根本的な治療ができるというメリットがあります。
TAVIの方法には、足の付け根の動脈からカテーテルを挿入する経大腿アプローチと、側胸部を小さく切開して心臓の先端から人工弁を挿入する経心尖アプローチ、また上行大動脈や鎖骨下動脈からアプローチする方法があり、患者さんの状態などから判断します。
チーム一丸となって取り組むTAVI
-
当院では、患者さんごとにTAVIチームで検討し、TAVIが適切と判断された場合には、術前に患者さんの足の付け根の血管などの状態をCT検査で確認したうえで最適なアプローチ方法を決定いたします。経大腿でも経心尖でも全身または局所麻酔を行い、カテーテル治療と心臓血管外科手術を同時に行える設備が整っている「ハイブリッド手術室」で行います。
-
-
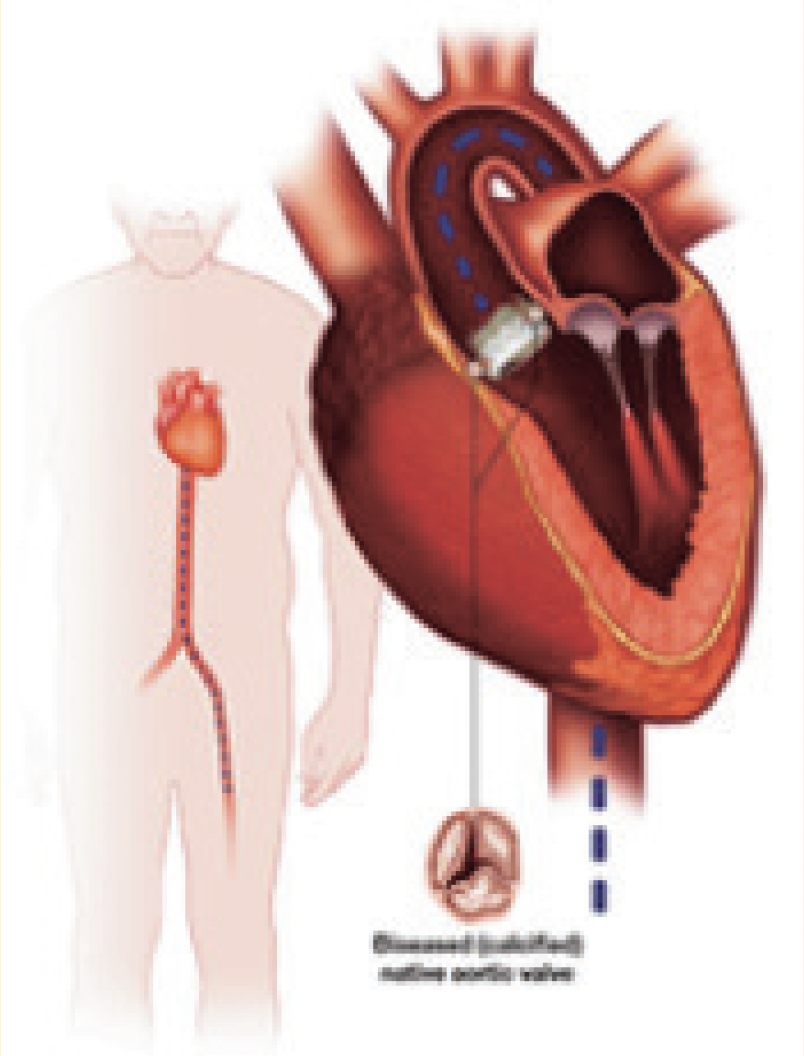
経大腿アプローチ
〈足の付け根の動脈から挿入〉大腿動脈からカテーテルを挿入して、大動脈弁の位置でバルーンを膨らませて生体弁(動物の組織から作った弁)を留置し、カテーテルを引き抜く。切開をしないため体への負担は少ないが、血管の細い患者さんにはできない。
-
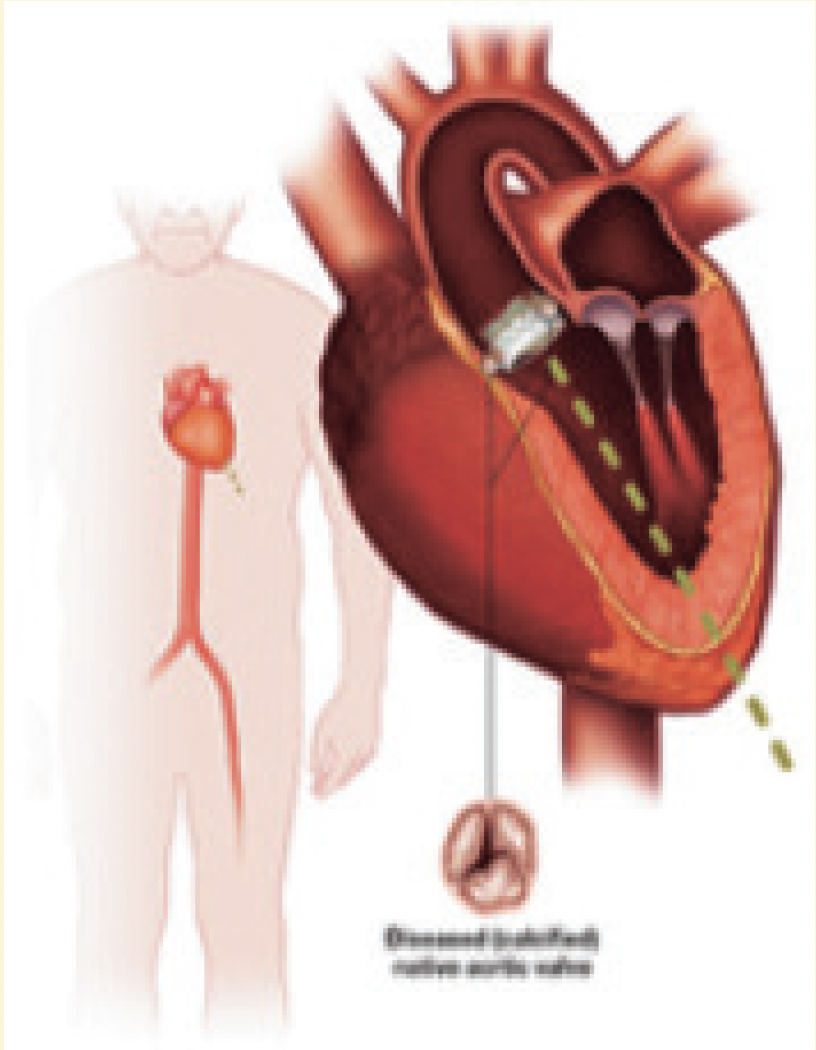
経心尖アプローチ
〈心臓の先端から挿入〉心臓の先端からカテーテルを挿入して、大動脈弁の位置でバルーンを膨らませて生体弁を留置し、カテーテルを引き抜く。患者さんの血管の状態に関係なく行えるが、経大腿アプローチに比べて体への負担が大きい。
―日本医科大学のTAVIの特徴を教えてください。
一番の特徴は、準緊急または緊急での症例にも対応できることです。一般に安定した症例に対して行うことが多いのですが、当院では「TAVIチーム」によるチーム体制により、重症心不全、心原性ショックを来した危険な状況にある患者さんに対してもTAVIを行うことができます。
また、チームメンバーの中に心臓血管集中治療科(CCU)がいることは、当院が特に強みとしているところです。本学のCCUは東京都CCUネットワークの設立にも貢献し、事務局としての役割も担ってきたCCUの先駆け的存在で、循環器内科医や集中治療専門医などの専従スタッフを中心に循環器救急疾患に対する専門治療を行っています。
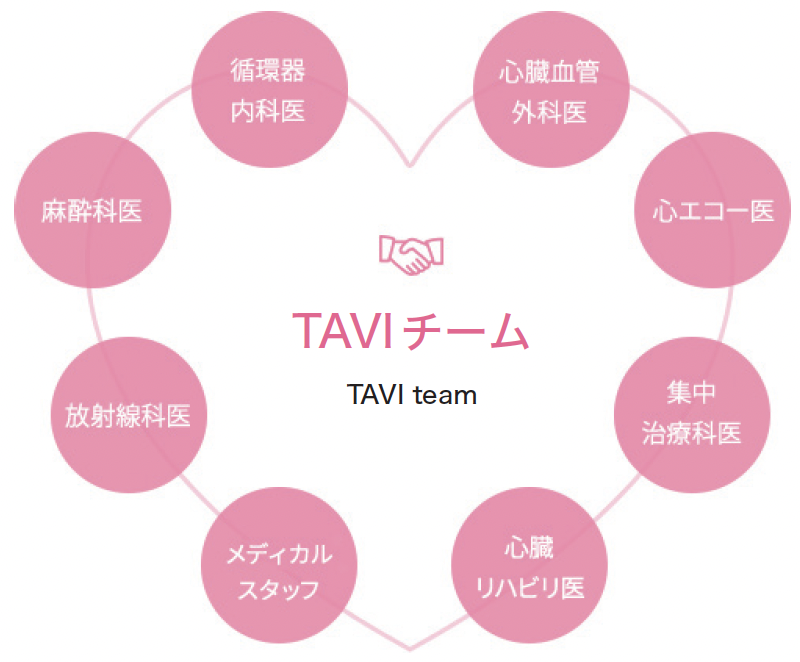
―「TAVIチーム」には、ほかにどのような専門家がいますか。
-
循環器内科医、心臓血管外科医、麻酔科医、心エコー医、集中治療科医、放射線科医、心臓リハビリ医、 看護師などのメディカルスタッフといった、各分野のプロが連携しています。
当科では、循環器内科、心臓血管集中治療科(CCU)、心臓血管外科や看護師、薬剤師、理学療法士、栄養士などからなるハートチームがあり、その中にTAVIチーム以外に、虚血、不整脈、心不全、大動脈疾患、そして静脈血栓症グループといういくつかのグループに分かれて、各疾患に対する専門性の高い治療を行っています。
-
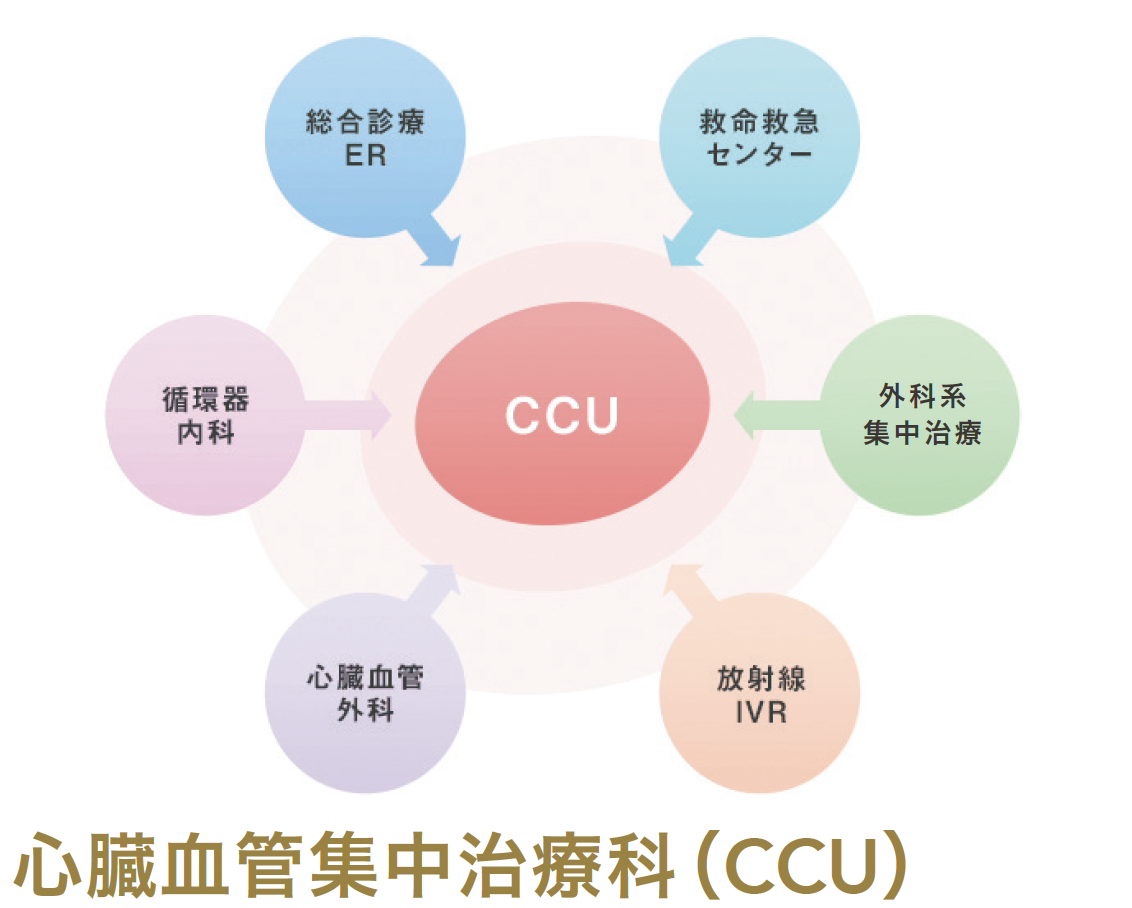
循環器内科専従医9名を中心に、看護師、薬剤師、臨床工学技士、管理栄養士のチーム医療を実施。さらに、心原性ショックチームをはじめ、心臓血管外科、救命救急センター、外科系集中治療チーム、放射線IVRチーム、総合診療科ERなどと連携
患者さんに寄り添える若手医師を育成する
―研究において注力していることはありますか。
私たちの医局は、なによりも臨床を重視しているため、研究についても臨床研究が中心です。しかし、私自身も海外で基礎研究に従事してきた経験が臨床医としての仕事に生きていることを実感していますし、若い医師たちの科学的な視点を養うという意味でも、基礎研究をより充実させる必要があると感じています。 現在取り組んでいる研究としては、不整脈に関連する遺伝子の解析、心不全とオートファジーに着目した研究などを進めています。心不全の発症には細胞の壊死が関わっていることがわかっていて、アポトーシスやオートファジーが機能不全に陥った細胞を除去していると考えられています。オートファジーやマイトファジーを促進することで、不要になった細胞を除去することになれば、心不全の治療につながる可能性もあります。
―学生や若手医師への教育で意識していることはありますか。
やはり当科の伝統でもある、患者さんをしっかりと診る診断学や診察学を身につけてほしいと思います。 また、コロナ禍を経て人との対話の機会が減ってしまったので、検査データなどに頼りすぎず、患者さんとコミュニケーションをとることを大切にしています。狭心症のように症状から診断がつく疾患もあるので、患者さんの話を聞いて、話を引き出せる循環器内科医になってほしいですね。
心不全予備軍にならないよう日頃から運動と減塩を
―循環器内科医として、気をつけてほしい症状はありますか。
「最近息切れする」「疲れやすくなった」など、運動不足かなと思うような症状が、実は、狭心症や弁膜症などの心不全の可能性があるので、気になる症状があったときは早めに受診してください。
心臓の疾患は心電図で見つかることも多いので、定期的な健診も大切です。最近は、心臓に負担がかかると分泌されるBNPというホルモンが、バイオマーカーとして重視されています。BNPは血液検査で調べることができて、症状が出る前に心不全の可能性がわかるため、心不全の早期発見に役立つとされています。
―先進的な治療法が多数開発されましたが、今後に向けてどのような課題があるでしょうか。
ここ数年の治療法の進歩は本当に著しいものがあります。かなり危険な状態で運ばれてきた患者さんでも、カテーテル治療で血流が回復した途端、劇的に元気になるというケースをたくさん見てきました。
-
そのように急性期治療が進歩したため、急性心筋梗塞で亡くなる患者さんは激減しましたが、救命できたとしても、心筋梗塞を起こした人は心機能が低下した「心不全予備軍」と呼ばれる状態にあります。すでに国内にはたくさんの「心不全予備軍」がいて、今後さらに増えることが問題視されています。
私たちとしても、急性心筋梗塞を治療して、救命できたらそれで終わりではありません。その後、薬物療法と併せて、適切な有酸素運動による心臓リハビリテーションや運動療法、栄養管理を行うことが極めて大切です。
-

ハートチームでのカンファレンス
毎週ハートチームの全メンバーが集まってカンファレンスを実施
―心不全予備軍にならないために大切なことはなんでしょうか。
ありきたりですが、適度な運動と減塩です。減塩には高血圧を防ぐ意味もありますが、心不全などの心臓疾患は腎臓の病気を合併することも多く、必ず減塩を指導します。
運動不足も心臓にとってはとても良くありません。できれば毎日のウォーキングが理想ですが、屋外を歩くのは天候に左右されることがあるので、そういう日はショッピングモールなどを歩きましょうと勧めています。
―最後に、これからの循環器内科が目指すものを教えてください。
すべての循環器疾患に対応できる専門家集団として、最先端の医療を提供するとともに、赤ひげ先生のように患者さんに寄り添える循環器内科を志していきます。

浅井 邦也先生(あさい・くにや)
1988年日本医科大学医学部卒業。1999年日本医科大学大学院にて博士号取得(医学博士)。日本医科大学第一内科、厚生年金湯河原病院、米国・ハーバード大学心臓血管部門、ペンシルバニア州立大学講師、日本医科大学千葉北総病院集中治療室部長・副院長などを経て、2022年より現職。日本医科大学付属病院副院長。専門分野は、心不全、虚血性心疾患、心筋症など。
浅井先生の治療への想い
「患者さんを診る」という理念のもと
患者さんに寄り添うことを「諦めない」医師でありたい。
私が循環器内科医になったのは、当科の前身である第一内科の心臓病だけを診るのではなく「患者さんを診る」という理念に強く感銘を受けたからです。その想いは、現在の循環器内科に受け継がれています。加えて、当科では「諦めない」というモットーを掲げています。医師になって間もない頃は「諦めない=死なせない」だと思っていましたが、さまざまな患者さんの想いに触れ、必ずしも高度な医療を施すことがベストではないと知りました。今は、緩和ケアなども含めていつまでも患者さんに寄り添うことを、「諦めない」であると認識しています。


