特集
未来を見据えた血液内科診療
全ての血液疾患を対象に
心のこもった医療を提供
hippocrates 13号 2022年04月発行
白血病の治療に遺伝子解析を導入
-

-
―まず、日本医科大学の血液内科の特徴を教えてください。
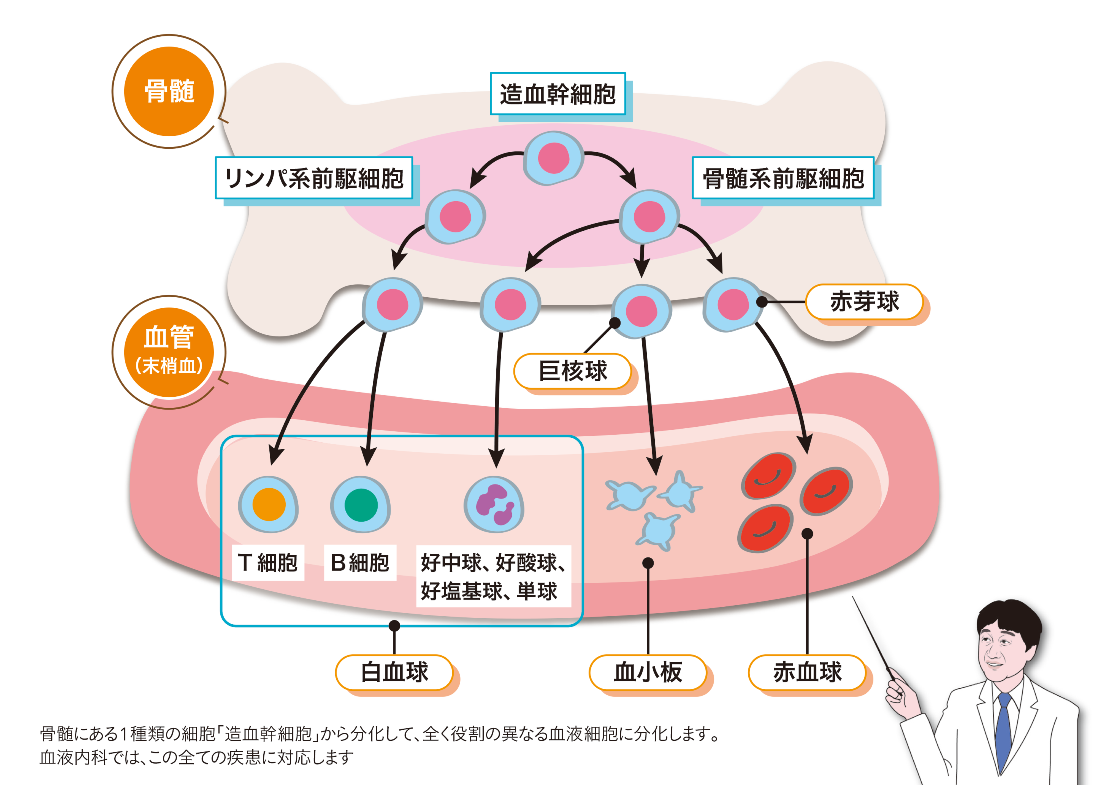
一般的に、血液内科と聞くと、白血病や悪性リンパ腫などの血液のがん、移植治療といったものを思い浮かべると思います。しかし、私たちは大学の付属病院の血液内科ですから、特定の病気だけに限定せず、全ての血液疾患に対応することをモットーとしています。
大学病院には未来の医師の育成という使命もあり、医学生や研修医などの若い医師たちが学び、修練を積んで優れた血液内科医になっていくためにも、あらゆる血液疾患に対応していかなければならないからです。ですから、白血病、悪性リンパ腫、再生不良性貧血、自己免疫性の血小板減少性紫斑病など、あらゆる血液疾患に対応をしていますし、移植治療も行います。
―血液疾患の中でも、強みとしている疾患を教えてください。
日本医科大学付属病院の血液内科がかなり以前から力を入れているのは、いわゆる「血液のがん(造血器腫瘍)」と呼ばれる白血病の治療です。白血病には多くの種類があるのですがその中でも、急性骨髄性白血病(AML)と、慢性骨髄性白血病(CML)に関しては多くの症例を治療しています。
-
-
―AMLはどのような治療をするのでしょうか。
白血病だからといってすぐに移植治療を行うことはなく、通常AML治療で最初に行うのは抗がん剤治療です。抗がん剤治療をすると、約7割の患者さんは骨髄中の白血病細胞の割合が大幅に減少して、見かけ上、もとの健康を取り戻したような「寛解」という状態になり、さらに抗がん剤治療を継続することで治る人もいます。しかし、寛解になってもその半分くらいの人は再発し、再度抗がん剤で治療をしてもなかなか治癒することは難しいため、その場合は移植治療を選択することになります。
ただし、移植治療では患者さんと白血球の型がマッチするドナー(提供者)を探さなければなりません。同じ両親から生まれた兄弟姉妹なら4分の1の確率でマッチするものの、骨髄バンクでマッチする確率は1万分の1と、ドナーを見つけるのはとても難しいのが現状です。
―ドナーがいても、最初から移植を選択することはないのでしょうか。
移植治療は患者さんへの身体的負担がかなり大きく、移植した人のうち約20%は移植が原因で亡くなっています。
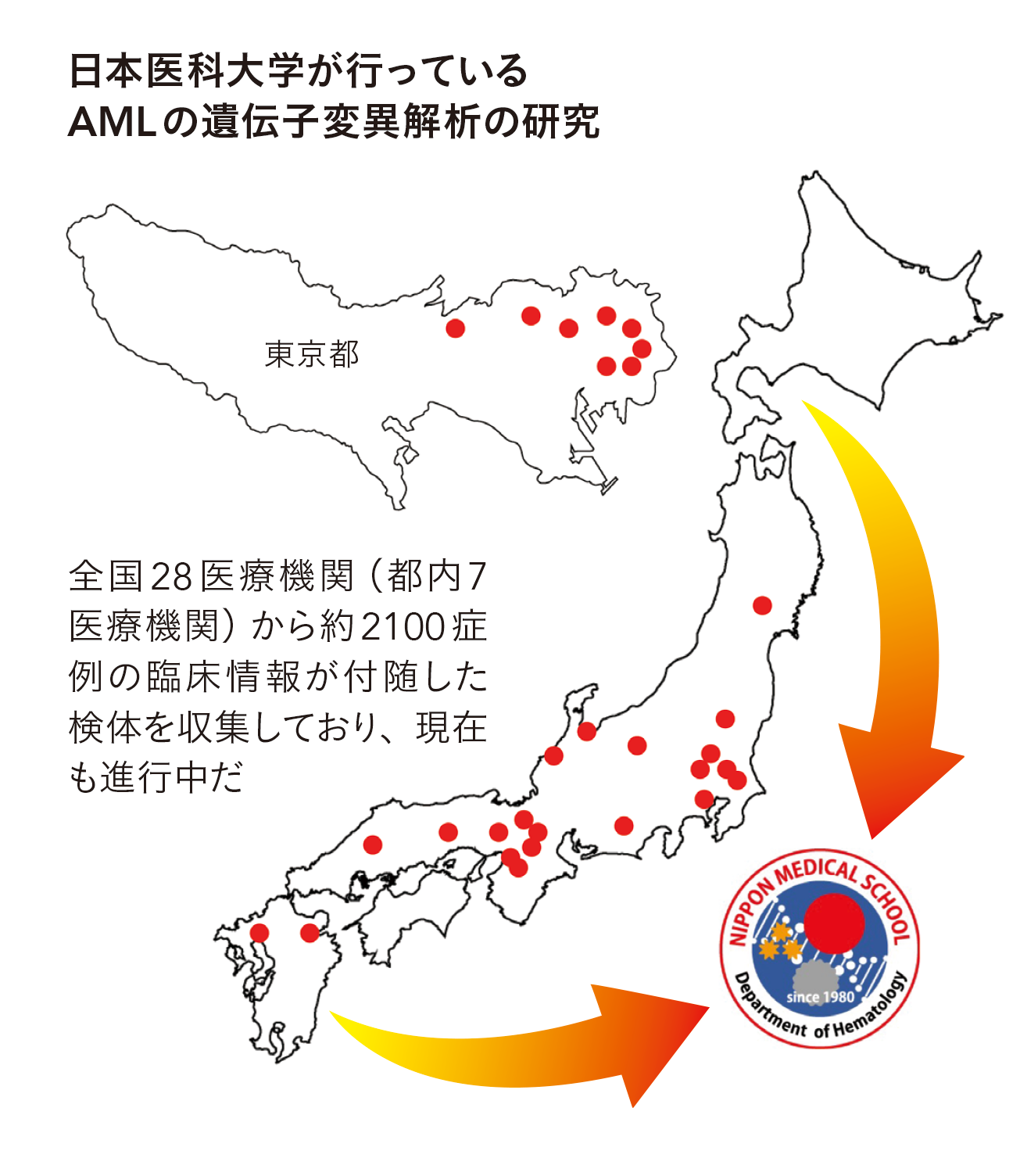
そこで私たちは、患者さんごとの再発の可能性や予後の予測、抗がん剤治療の効きにくさ(治療抵抗性)などを、遺伝子解析によって調べた上で治療法を選択します。また、顕微鏡の検査で白血病細胞を認めないような寛解の患者さんにおいても微少の白血病細胞が残存をしていることが多いので、そのような微少残存病変も遺伝子解析で見つけ出します。
AMLに対する遺伝子解析に関しては、日本医科大学付属病院は国内トップの施設ですから、全国の大学病院や基幹病院から遺伝子解析の依頼を受けており、我々の患者さんだけでなく、他の施設の多くの患者さんの治療方針決定に役立っています。
分子標的薬で95%以上治癒が可能なCML
-

-
―慢性骨髄性白血病(CML)に対しては、どのような治療が行われるのですか。
CMLの治療法は進歩が著しく、2001年にこの病気の原因であるbcr-abl 遺伝子変異をターゲットとするイマチニブ(商品名グリベック)という分子標的薬が承認されると、90%以上という高確率で治せるようになりました。イマチニブ以降に開発された薬を使えば95%治すことが可能です。 CMLだと診断されても、入院の必要はなく、外来で渡された薬を飲むだけです。「白血病」と言われた患者さんやご家族は大変ショックを受けられますが、この病気に関してはそれほどまで治療法が進歩しているのです。
―なぜ、そんなに治療法が発展したのでしょうか。
CMLという病気はとても歴史が古く、エジプト時代の古文書にも記述があるといわれています。そのような長い歴史の中で研究が進んだという背景もあり、CMLは全てのがんの中で人類が初めてがんの原因を見つけることに成功しました。その発見をもとに作られたのがイマチニブでした。
また、血液のがん細胞はその他の固形がんと違って「生け捕りにしやすい」という特徴があります。普通のがん細胞は採取して体外に出すと死んでしまいますが、血液のがんは採血して培養液の中で育てることができます。そのようにして研究が飛躍的に進みました。
高齢者に多いMDSを
治療するための研究にも注力
-
―2種類の白血病の他に力を入れている疾患はありますか。
近年、特に力を入れているのが骨髄異形成症候群(MDS)です。私たちの体内で血液を作り出す造血幹細胞は、髪の毛や爪、皮膚と同じように常に増殖分裂を繰り返しています。しかし、年齢を重ねるにつれて、分裂してコピーを重ねる時に遺伝子にエラーが生じるようになり、うまく白血球や赤血球などを作れなくなるのがこの病気です。またMDSの病気が進行すると高率にAMLを発症するといわれています。
この病気にかかると、めまいやだるさ、出血しやすい、血が止まりにくい、感染を起こしやすい、発熱など、赤血球、血小板、白血球の減少・機能異常などによるさまざまな症状が見られます。
-
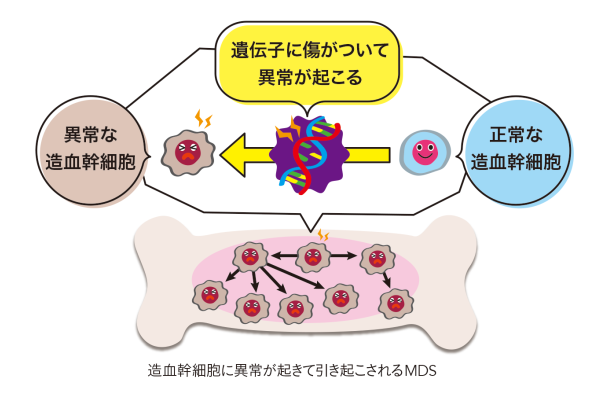
MDSは高齢者に多いことが特徴で、日本では高齢化に伴って患者数が急増しています。また、近年のがん治療が進歩したことで治療後も延命できるようになりましたが、抗がん剤治療や放射線治療によって遺伝子のエラーが増えたことも影響しているといわれています。
―MDSの治療はどのように行われるのでしょうか。
今はまだCMLのように効く薬がありません。高齢者の病気なので移植治療も難しいため、抗がん剤治療を中心に治療を進めています。
しかし、私が研修医の頃は不治の病といわれたCMLも現在は治せる病気になったのですから、今後MDSについても新しい治療法を確立できるはずだと信じています。そのために私たちは、多数の新薬の治験に登録して臨床試験を実施しています。また、AMLと同様に全国から集まってくる多くの患者さんの検体を使って、MDS治療のための遺伝子解析研究も進めているところです。
白血病治療には欠かせない無菌室病棟
日本屈指の集中治療室が白血病治療の強い味方
―さまざまな血液疾患の治療だけでなく、研究にもかなり力を入れているということですね。
白血病で行っている遺伝子解析もそうですが、血液内科は治療と研究が非常に密接に関わっています。血液のがんは、他の固形がんのように手術で治療することがなく内科だけで治療できるがんなので、がんの原因を突き止めて治療法を開発する基礎研究がとても重要になります。
―今後に向けて、さらに注力していることを教えてください。
白血病の治療では、全身に及ぶがん細胞を攻撃する目的で、大量の抗がん剤を投与します。そのために強い副作用があり、肺や心臓、腎臓が障害を受けて容態が急変することも少なくありませんが、本学には日本屈指の集中治療部門があり、患者さんの救命においても高い実績を上げています。
最新鋭の医療機器類があり、経験豊富でスキルの高いスタッフがそろった集中治療室があることは血液内科にとっても大きな強みです。私たちは集中治療室や救命救急センターとも綿密に連携し、自院での白血病治療による集中治療のみならず、近隣の病院から搬送されてきた移植患者さんなどの急変症例や重症化症例を受け入れています。今後は地域の血液内科診療の拠点としてだけでなく、「造血器腫瘍集中治療学」という新しい分野を切り拓いていきたいと考えています。

山口 博樹先生(やまぐち・ひろき)
1993年日本医科大学医学部卒業。医学博士。卒業後は、日本医科大学血液内科学勤務。2001年から2年間、米国国立衛生研究所(NIH)客員フェロー。日本医科大学医学部血液内科学講師、准教授などを経て、2021年5月より現職。
山口先生の治療への想い
血液の病気であればどんな患者さんも受け入れて、決して諦めずに、患者さんととことんまで付き合っていきます
血液疾患の中にはつらい治療もありますが、どんなに厳しい状況でもミラクルが起こり得るということを私たちは何度も経験しています。思い起こせば、私が医師になったのは「不治の病で苦しむ人を一人でも救い笑顔で過ごせるよう、希望になる医療を提供したい」という想いからでした。そのために今目の前にいる患者さんに寄り添うのはもちろん、未来の患者さんたちを救うための研究にも全力で取り組んでいます。





