

Extra Quality
低リスクの甲状腺がんで
積極的経過観察という選択肢の普及を図る
hippocrates 15号 2022年10月発行

甲状腺がんのうち低リスク微小乳頭がんに対しては、即手術をせず、転移・浸潤が起きていないかなどを観察する「アクティブサーベイランス(積極的経過観察)」が治療の方針・方法として推奨されています。日本医科大学大学院医学研究科内分泌外科学分野大学院教授の杉谷巌先生は、低リスク微小乳頭がんのアクティブサーベイランスの提唱者として、臨床研究などの取り組みを通じ、医学界さらには社会に向けて、この方針・方法の認知普及を図っています。
甲状腺がんをがん組織の型で分類したとき、日本で9割以上を占めるのが乳頭がんです。進行次第で死亡リスクの高い未分化がんなどに転化することもあり、手術が必要となります。他方、甲状腺乳頭がんの予後は一般的に他のがん種より良好とされます。T1aN0M0と分類される大きさ1cm以下で転移や浸潤のない低リスク微小乳頭がんは、必要時は手術に切り替えるものの、それ以外は経過観察することを指す「アクティブサーベイランス(積極的経過観察)」の対象です。
このアクティブサーベイランスの認知普及に取り組んでいるのが、杉谷巌先生です。癌研究会附属病院(現がん研有明病院)に所属していた1995年、低リスク微小乳頭がんのアクティブサーベイランス前向き臨床試験を実施しました。
「大半の症例は進行しないこと、リンパ節転移の出現は数%であること、また、ある程度進行してから手術しても予後に悪影響はないことが分かりました。逆に、手術には、声帯麻痺や甲状腺機能低下など、生活の質(QOL)に関わる有害事象のリスクもあります。大事なことはアクティブサーベイランスをきちんと行えば、取り返しのつかないことは起きないと理解することです」
作成委員を務めた『甲状腺腫瘍診療ガイドライン2010年版』(日本内分泌外科学会/日本甲状腺外科学会)では、微小乳頭がんについて「転移や浸潤の徴候のない患者が、十分な説明と同意の下で非手術経過観察を望んだ場合、その対象となりうる」と記載されました。世界のガイドラインで初めて、がんに対して手術を行わない選択肢が示されたのです。
認知普及の取り組みで 医療界さらに社会を動かす
日本医科大学に所属すると、杉谷先生は選択肢としてのアクティブサーベイランスの普及に向け、臨床的研究をさらに進めます。2017〜2018年にかけて、日本内分泌外科学会による会員所属施設へのアンケート調査を主導し、T1aN0M0乳頭がんへの対応として直近3カ月でアクティブサーベイランスを実施した施設が54%だったことを得ました。「逆に半数近くは手術をしているともとれます。医師が経過観察でよいのだろうかと心配するといった要素もあるでしょう」。
作成委員を務めた『甲状腺腫瘍診療ガイドライン2018年版』では「転移や浸潤の徴候のない超低リスク乳頭癌患者が、十分な説明を受けたうえで非手術・経過観察を希望する場合には、適切な診療体制のもとで行うことを推奨する」という踏み込んだ記述になりました。
さらに、杉谷先生が委員長をつとめる日本内分泌外科学会甲状腺微小癌取扱い委員会は2020年、主に専門医向けにコンセンサス・ステートメントを出し、アクティブサーベイランスの具体的方法についての指針を示しました。非専門医・検診医や患者・メディアに向けては、日本甲状腺学会からポジション・ペーパー2種を出してもいます。
「コンセンサス・ステートメントやポジション・ペーパーを出したことで、低リスク微小乳頭がんのアクティブサーベイランスが当然の治療方針と理解されるようになってきました。大きな意義があります」
杉谷先生の働き掛けにより、保険の在り方も変わりつつあります。甲状腺がんなどの悪化リスクの低いがんを診断された患者は従来、がん保険の新規契約ができませんでした。この2022年8月、甲状腺がんを含む特定の病気をもつ患者の保険契約に対し、特定疾病不担保の制度を導入する保険会社が現れたのです。「社会が動いたことを実感でき、うれしく思います」。
正しい選択は何かを
見極められるようにしたい
-
日本医科大学内分泌外科は、清水一雄初代教授が1998年、世界に先駆けて開発した内視鏡補助下頸部手術が1000例を超えるなど、臨床面での強みを誇ります。 積み重ねてきた同科の臨床研究をさらに充実させるべく、杉谷先生は甲状腺がん治療の改善を続けます。
「アクティブサーベイランスをいつまでやるか、個別に判断できるような状況を作っていきたい。また、甲状腺がん患者を身体的・精神的に評価する患者報告アウトカム(PRO)を含む、QOL研究を進めているところです。教育面では若い医師たちに、リスクに応じて治療法を変えていくことの大切さを伝えています」
-

内分泌外科の医局員たちと
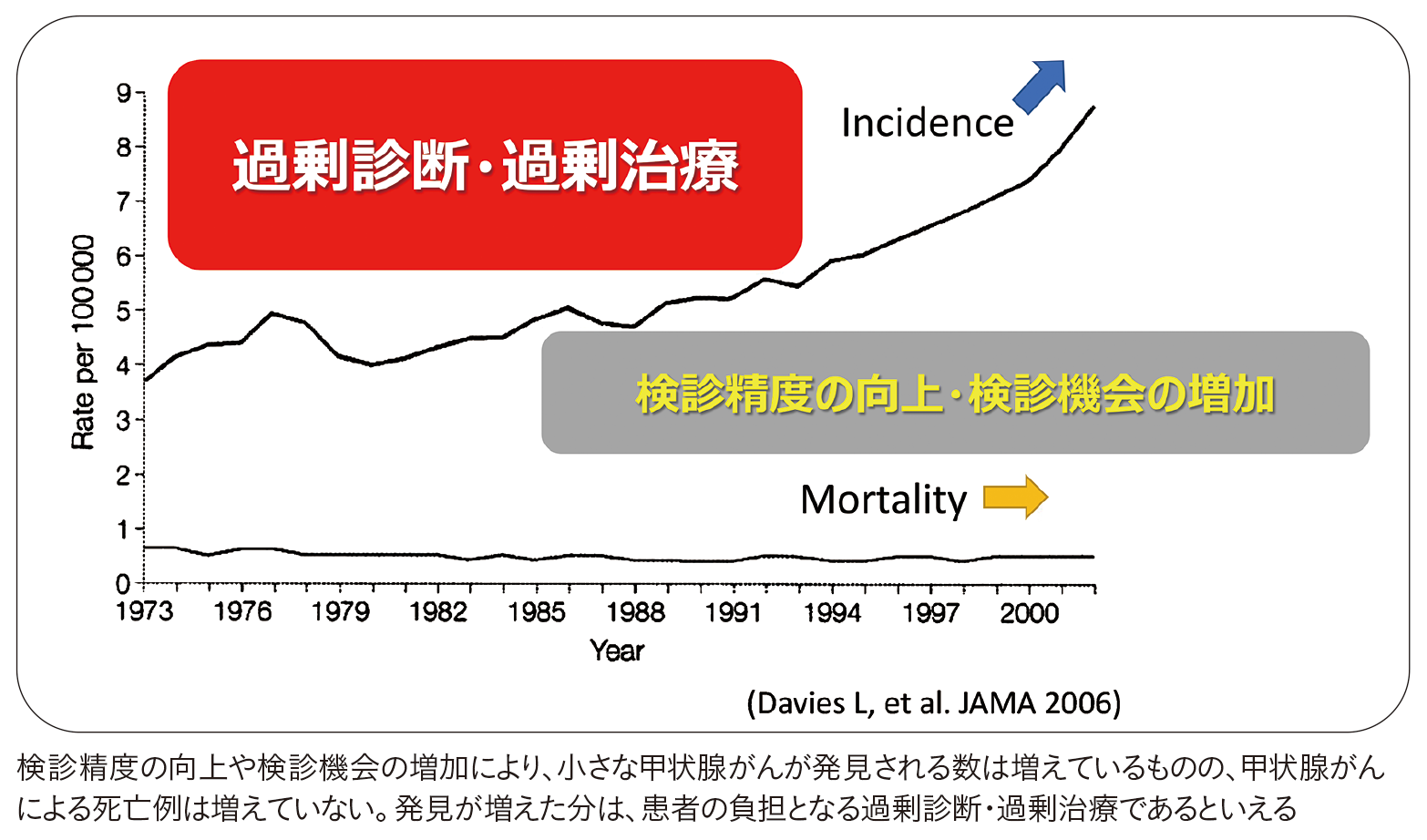
医療の進歩で検診精度は向上しました。そのため、むしろ甲状腺がんでは過剰発見・過剰治療が生じている状況にあると、杉谷先生は見ています。
「がんと診断がつくと、がんという言葉の重みもあり、医師も患者も治療することを考えがちです。がんにはさまざまなものがあることを、多くの皆さんに知ってほしい。患者さんが、ご本人にとって一番正しい選択とは何かを見極められる時代になっていくといいなと思っています」

杉谷 巌先生(すぎたに・いわお)
日本医科大学大学院医学研究科内分泌外科学分野 大学院教授
1989年東京大学医学部卒業。博士(医学)。同大学医学部第二外科入局。1993年癌研究会附属病院(現がん研有明病院)へ。同頭頸科副部長などを務める。2013年日本医科大学外科学(内分泌外科学)准教授。2014年より現職。研究テーマは甲状腺がんの臨床研究。


