特集
日本医科大学の泌尿器科医療
多数のグローバル臨床試験とAI画像診断
基礎・臨床一体型医療を目指す
泌尿器生殖器腫瘍を対象に
集学的な治療を行う
―泌尿器科の対象となる腫瘍は、どのような病気ですか。
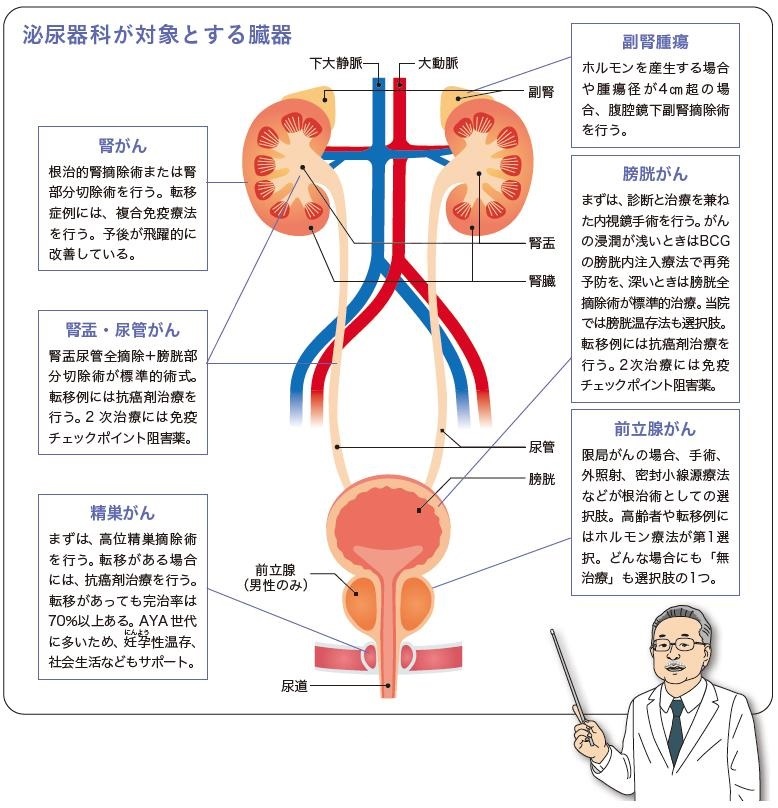
腎腫瘍、腎盂・尿管・膀胱などの尿路腫瘍、前立腺・精巣・陰茎などの男性生殖器腫瘍、内分泌臓器の副腎腫瘍、後腹膜腫瘍が対象で、前立腺や精巣の腫瘍を除いても3対1くらいの割合で男性の患者さんが多いです。
これらのうち精巣腫瘍だけは小児期か20~30代の若い世代が発症しますが、それ以外は高齢になるほど発症しやすい病気です。代表格ともいえる前立腺がんは40歳前に発症することはほとんどなく、50歳頃から徐々に増え始めて、70代に発症のピークを迎えます。
―日本医科大学付属病院泌尿器科の治療の特徴を教えてください。
第一に、最新の外科的治療と薬物療法を行っていることが挙げられます。外科的治療では最先端のロボット支援腹腔鏡下手術を導入していますし、新規薬物療法や放射性医薬品を使用した国際臨床試験に多数参加しています。 また、治癒が望めないと考えられている転移のあるがんに対しても抗がん剤で全身治療を行いつつ、転移巣に対する手術、放射線治療やラジオ波焼灼術といった局所療法を組み合わせた集学的治療で根治を目指しています。 最先端の高度な医療を行う一方で、患者さんの負担の少ない治療も大切にしています。前立腺がんにおいては、進行リスクが低いがんや高齢者に対してはアクティブサーベイランス(PSA監視療法)や無治療(待機的経過観察)も積極的に選択するようにしています。
そして、がんを診断・治療する医師にとって、腫瘍病理学は非常に重要です。がんの最終診断は病理で決定されるのみならず、治療法決定、予後予測においても非常に重要な役割を担っています。私は、医師になって最初に病理学を学んだことから、以後、泌尿器科領域全ての病理診断を自ら行っています。それにより、臨床的問題を把握した上で病理診断ができますし、症例カンファレンスでは、司会をしながら臨床像、病理形態や免疫組織化学的特性などから、各がん症例の臨床病理学的特徴、診断に至った根拠を解説し、治療選択に対するナビゲーションを行っています。自ら病理診断できるので、診断から治療までのスピードが早いことは大きな強みといえるでしょう。
日本医科大学付属病院 泌尿器科メンバー
-
最新のロボット支援腹腔鏡下手術を含む外科的治療のスペシャリストである近藤幸尋主任教授、新規薬物療法、泌尿生殖器臨床病理学、画像診断を専門とする木村剛教授をはじめ、幅広い専門分野を持つスタッフが揃う。尿失禁排尿障害外来、ED外来、ロボット手術外来などの特殊外来も開設
-

ロボット補助腹腔鏡下手術など
最先端治療を積極的に導入
―ロボット補助腹腔鏡下手術とはどのようなものですか。
-
日本医科大学付属病院では、3Dカメラを搭載したダヴィンチXiと、現在治験中の国産手術ロボットシステムのhinotoriの2機を導入し、前立腺がん、腎がん、尿路上皮がんに対してロボット支援腹腔鏡下手術を行っています。そもそも当科部長である近藤教授は国内における腹腔鏡手術のパイオニア的存在で、2014年から根治的前立腺全摘出のロボット支援下手術を導入し、今では前立腺全摘術の全てをロボット支援下手術で行っています。
-
3Dカメラを搭載した「ダヴィンチXi」や「hinotori」によるロボット支援腹腔鏡下手術など最新の外科的治療を行う
―機能温存のために行っている術式の工夫はありますか。
泌尿生殖器がんの手術により生じる男性機能障害や尿失禁などの問題は、その後の人生のQOLに大きく影響します。そこで、腫瘍の状態をよく見極めた上で、可能な範囲で機能温存するように努めています。
筋層浸潤膀胱がんでは膀胱全摘術が一般的ですが、患者さんの希望があれば膀胱温存療法を試みています。
前立腺全摘除術においては、がんの局在を正確に予測できる独自の生検法を基に手術を行うことで、積極的に勃起神経を温存しています。尿失禁対策には、これに加え、尿禁制に重要な骨盤底筋膜群・膀胱頸部・尿道の温存などを行っています。
―放射線療法ではどのような治療を行うのでしょうか。
前立腺がんに対する放射線治療には、外部から照射する強度変調放射線治療(IMRT)、放射線の出る線源を前立腺内に挿入して内部から照射する密封小線源療法、骨転移がんに対しては、骨に集積しやすい性質のラジウム–223を注射し、体内から骨転移巣に放射線をあてるRI内用療法があります。この中で、密封小線源療法は、全身麻酔下に1時間程度で刺入は終了します。翌日にはほとんど痛みがなく、4泊5日の入院ですみます。低侵襲、短期間で根治術が終わり、がん再発率も少ないため、早期前立腺がんにはおすすめの治療です。当院では2006年に導入し、2021年までに577例に行っています。
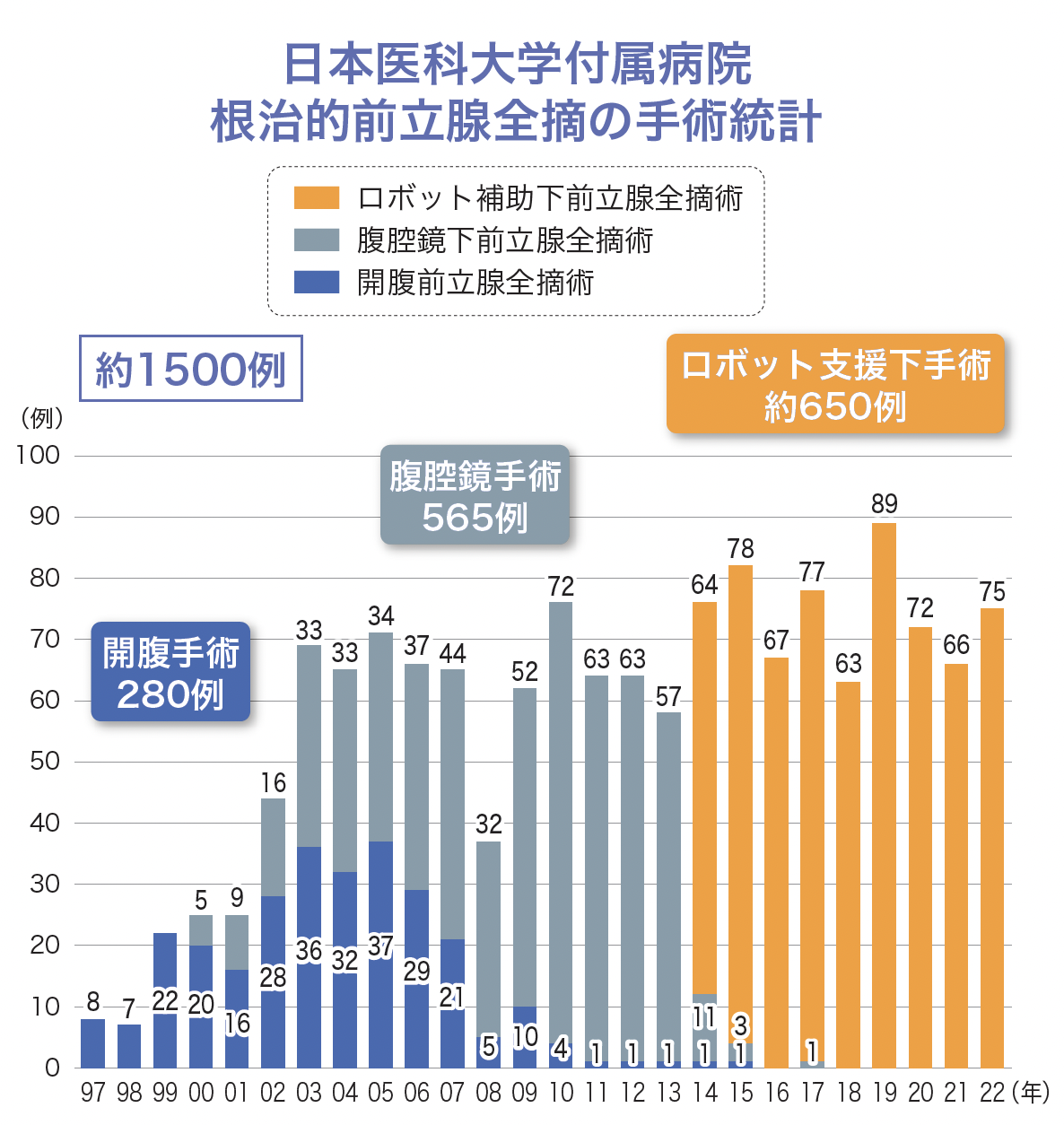
前立腺がんに対する根治的前立腺全摘出手術における腹腔鏡手術のパイオニア的存在でもあり、ロボット支援腹腔鏡下手術においても豊富な実績がある
多数のグローバル臨床試験や
AI画像診断の研究にも注力
―グローバルな臨床試験(治験)についても注力しているそうですね。
2010年から2022年の間に53のグローバル臨床試験に参加しています。臓器別では、前立腺がんが22、腎がんが19、尿路上皮がんが12でした。臨床試験を行っている新規薬剤は有効性が高く、治療費は無料となるため、治験に参加してくれる患者さんには大きなメリットがあります。
複数の国内多施設共同研究にも取り組み、より有効な治療法の開発、診断技術やQOLの向上を目的としています。
―研究において注力していることはありますか。
理化学研究所革新知能統合研究センター病理情報学チームの山本陽一朗先生のグループと当科のグループで、病理画像や放射線画像を人工知能(AI)で解析する共同研究を行っています。例えば、2019年にNature Communicationsに掲載された研究では、医師の診断情報が付いていない病理画像から、がんに関わる知識をAIが自力で獲得する技術を開発し、がんの再発の診断精度を上げる新たな特徴を見つけることに成功しました。
現在も、AI技術を用いた共同研究を腎がん、前立腺がんで進めています。
患者さんのことを第一に
PSA監視療法や待機療法を選択することも
―無治療という選択をするのはなぜでしょうか。
私たちは最先端の治療を行っていますが、QOLについてもとても大切に考えています。
どんな治療にも有効性という光と副作用という影があります。副作用はその後の人生のQOLを落とし、生存期間を短くしてしまう可能性もあるからです。
前立腺全摘には男性機能障害や尿失禁、放射線治療では血尿や血便のリスクがあり、ホルモン療法では男性機能障害、骨粗鬆症や筋力低下などが生じます。下肢筋力が低下すると歩行がいやになり、動かなくなることで認知機能の低下、骨粗鬆症による骨折など、さまざまな問題が生じます。特に高齢者に対しては、そういったリスクを考慮して、全身状態、合併症、期待余命などを考え慎重に治療を検討すべきだと考えています。
従って、低悪性度がん(全年齢を含む)や高齢者で無治療でも生命予後や臨床症状に影響を与えないと考えられる場合には、無治療で定期的にPSA検査とMRI検査などで経過観察をし、患者さんの希望や状況に応じて治療を始める体制をとっています。
―最後に、泌尿器疾患を予防するために大切なことなど教えてください。
泌尿器疾患は無症状のものが少なくないので、少しでも違和感を感じたら早めに専門医を受診することが大切です。例えば、膀胱がんは無症状で血尿が出る特徴があり、痛くないのでそのまま放置される方も少なくありません。早く発見できれば内視鏡手術ですみます。
また、前立腺がんは高齢になるほど発症しやすい病気ですから、50歳を超えたらPSA検査を受けてください。血縁者に前立腺がんや乳がんの家族がいる方は、40代からPSA検査を受けることをおすすめします。
-
-

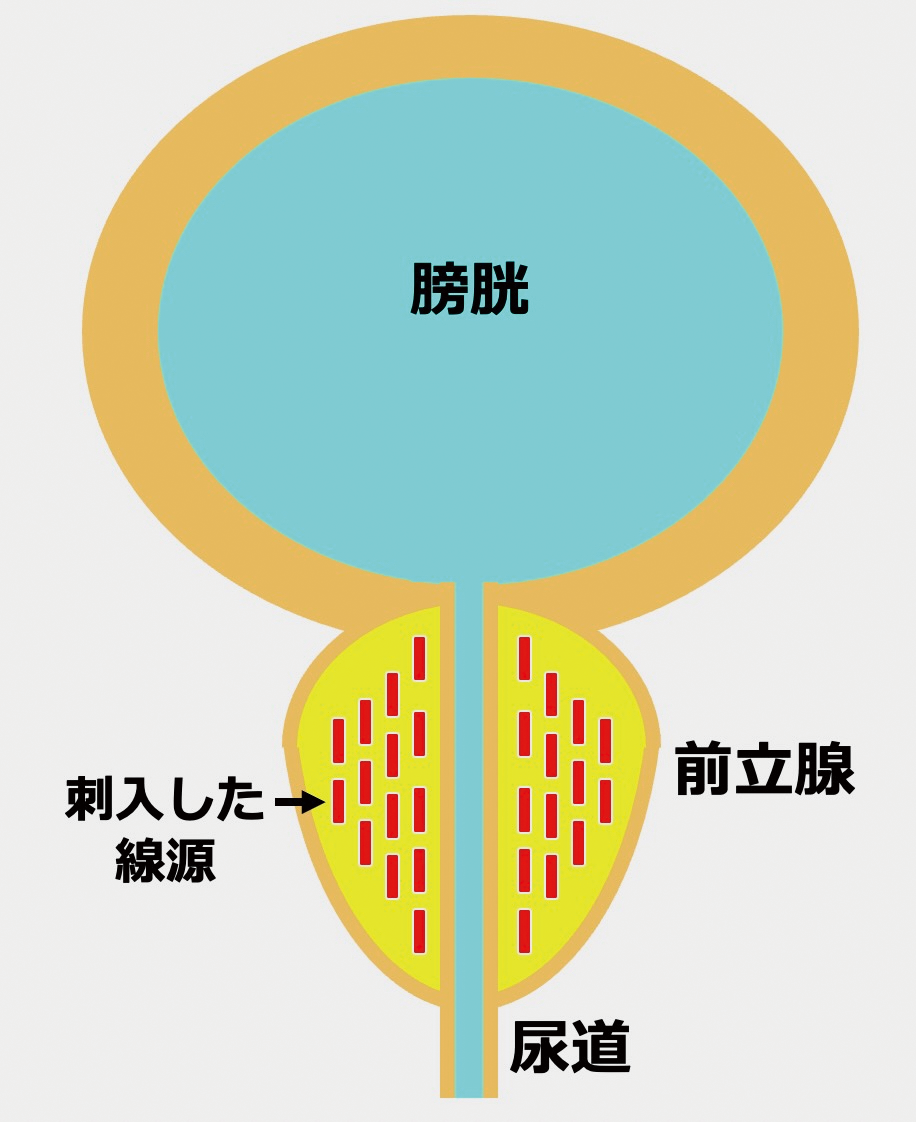
密封小線源療法
早期前立腺がんに対する放射線の組織内照射法として、2006年4月に導入。ヨウ素125という放射性同位元素が入った4.5mmほどの小さな線源を前立腺内に埋め込み、内側から正確かつ的確に放射線治療を行う方法です
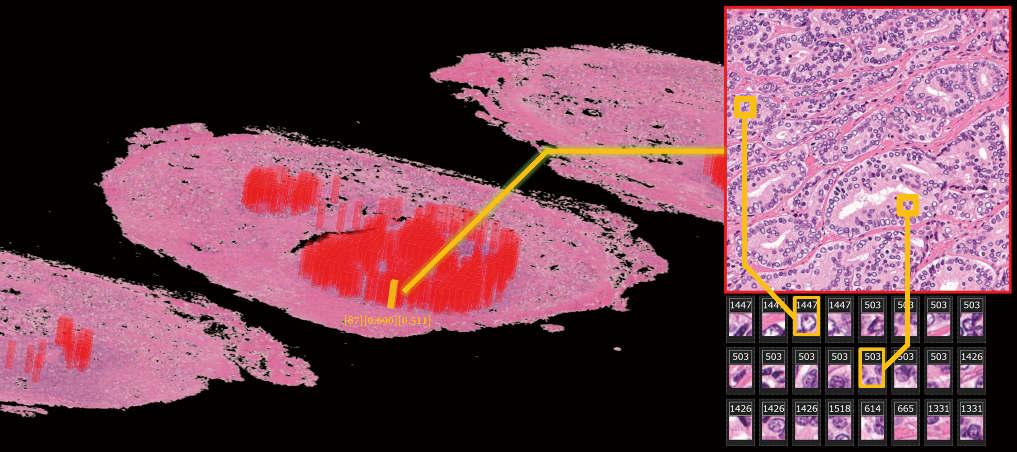
AI共同研究:前立腺病理標本の連続切片に対する3D病理画像
左の3D病理画像上における赤い色の領域は、AIが人に教えられることなく、がんの特徴を自動で発見した部分。3D病理画像上の黄色の領域に対応するがんの特徴が、AIによって弱拡大画像(右上)と強拡大画像(右下)として提示されている。

木村 剛先生(きむら・ごう)
1984年日本医科大学医学部卒業。同大学第一病理学教室に入局し泌尿生殖器腫瘍に興味を持ち、1985年に泌尿器科に入局。1991年医学博士。1992年米国City of Hope National Medical Centerに留学。2022年より現職。泌尿生殖器腫瘍学、臨床病理学、薬物療法を中心とした臨床試験、画像診断、人工知能などが専門。日本医科大学医師会会長。
木村先生の治療への想い
凡事徹底。日常診療を何よりも大切に、
一人ひとりの患者さんと向き合っています
座右の銘は「凡事徹底」です。なんでもないような当たり前のことを徹底的に行うことを意味します。医療でも一人ひとりの患者さんの日常診療を何よりも大切にしています。患者さんによって、病気の状態のみならず、家庭環境や経済状況などが一人ひとり異なりますから、それぞれの背景も含めて十分なサポートができるように、医師だけでなく、メディカルスタッフや医療事務など病院一丸となって医療を提供していくことを目指しています。


